Prostatos vėžio diagnostika
Prostatos serumo antigenas (PSA) – tai baltymas, kuris yra sintetinamas prostatoje. Dalis PSA patenka į kraują, o esant vėžiui dažnai stebimas PSA koncentracijos kraujyje padidėjimas. Šiuo metu klinikinėje praktikoje, diagnozuojant prostatos vėžį, dažniausiai tiriama PSA koncentracija kraujo serume ir atliekamas digitalinis rektalinis tyrimas (DRT) apčiuopiant prostatą pirštu per tiesiąją žarną. Abu šie tyrimai gali parodyti padidėjusią prostatos vėžio riziką, tačiau jie turi žymių trūkumų. Prostatos pakitimai dažnai nėra apčiuopiami, o padidėjusi PSA koncentracija nėra specifiška vėžiui ir leidžia tik jį įtarti. PSA koncentracijos pokyčius gali lemti įvairios prostatos ligos ‒ gerybinė prostatos hiperplazija, prostatitas, aukšto laipsnio prostatos intraepitelinė neoplazija (HPIN), taip pat ir prostatos vėžys. Pagal Europos Urologų Asociacijos (EUA) gaires, prostatos vėžio biožymenų testai tokie kaip Diagnolitos siūlomas testas yra rekomenduojami tuomet, kai DRT nerodo pakitimų ir PSA koncentracija kraujyje patenka į pilkąją zoną (2-10 ng/ml).
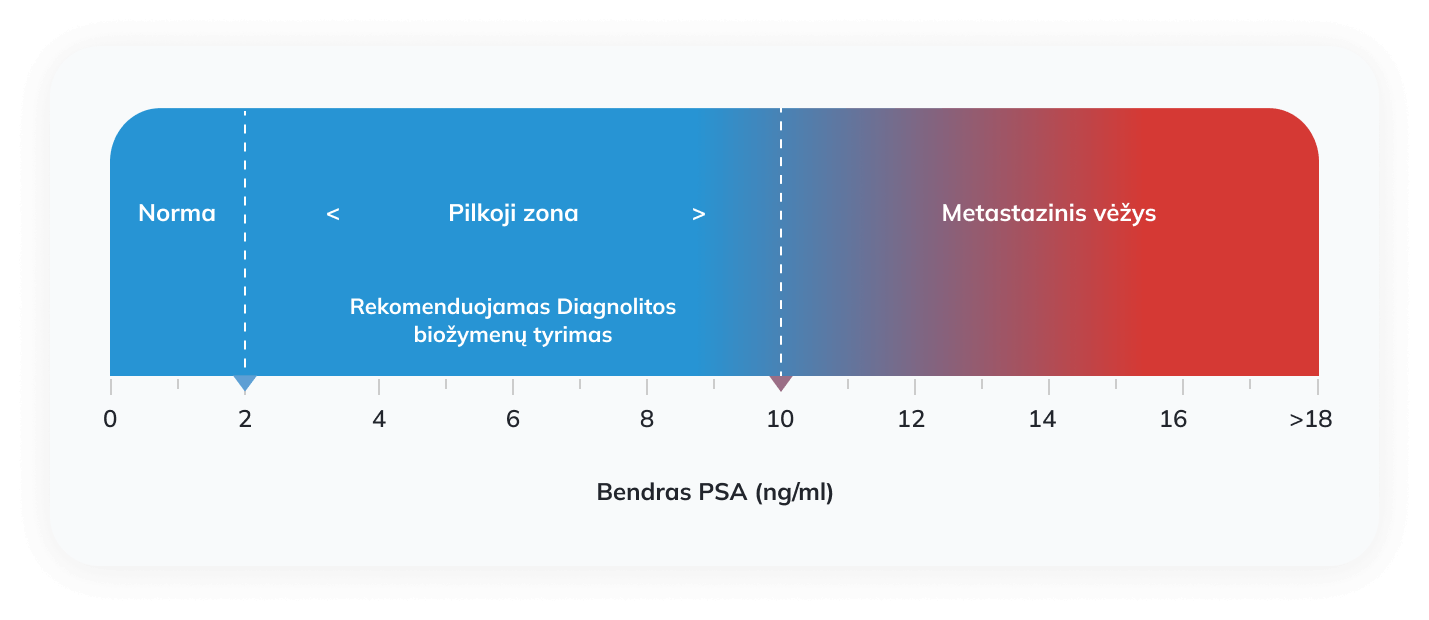
Nustačius PSA padidėjimą kraujo serume arba DRT metu radus pakitimų, pacientams įprastai atliekamas transrektalinis prostatos tyrimas ultragarsu (TRUS). Tyrimo metu gali būti atliekama prostatos biopsija (invazinis tyrimas). Ištyrus audinį, paneigiama arba patvirtinama prostatos vėžio diagnozė. Teigiamos diagnozės atveju nustatoma vėžinio audinio histologinė struktūra.
Atliekant prostatos biopsijas po PSA tyrimo ir DRT neretai patvirtinamos neonkologinių ligų diagnozės, o ne prostatos vėžys. Kitas šios procedūros trūkumas – kyla invazinio tyrimo sukeliamų komplikacijų rizika. Perteklinių biopsijų skaičių galima sumažinti naudojant tokius prostatos vėžio diagnostikos testus, kurie yra paremti ne tik prostatai, bet ir prostatos vėžiui specifinių biožymenų nustatymu. Toks yra Diagnolitos siūlomas prostatos vėžio diagnostikos testas, kai vėžiui specifinių biožymenų kiekis vertinamas paciento šlapime.
Diagnolitos siūlomas biožymenų tyrimas
Prostatoje esančios vėžinės ląstelės į organizmo skysčius, taip pat į šlapimą, išskiria joms būdingas medžiagas – biožymenis. Jautriais metodais tiriant šlapimą galima nustatyti vėžio biožymenis ir įvertinti prostatos vėžio riziką. Toks tyrimas vadinamas skysčių biopsija. Jis yra neinvazinis, nesukelia jokių komplikacijų, jį galima kartoti daug kartų.
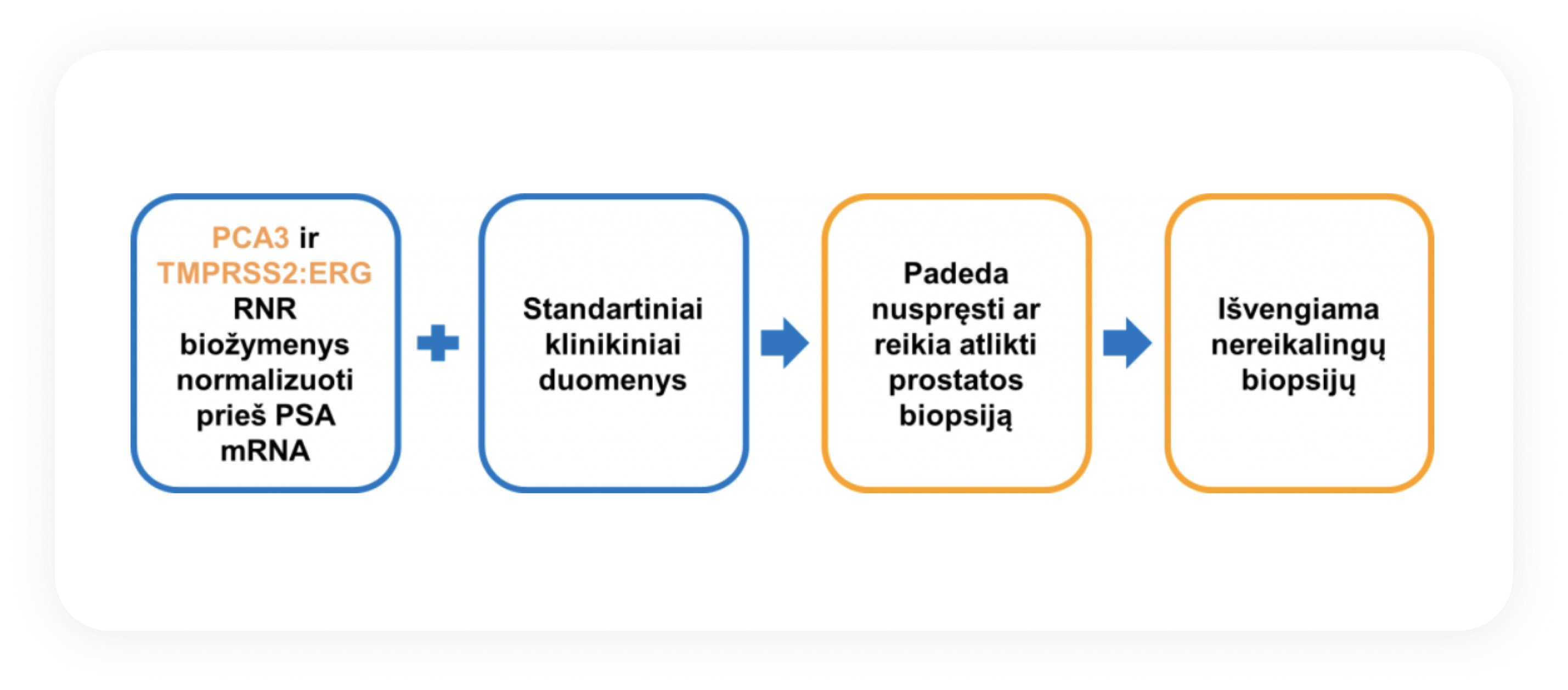
Diagnolitos siūlomas skysčio biopsijos tyrimas yra atliekamas taikant jautrų AT-kPGR metodą ir tiriant tuos biožymenis, kurie priešingai negu PSA yra specifiški prostatos vėžiui. Nustatyti biožymenų įverčiai yra kombinuojami su klinikine informacija: paciento amžiumi, PSA kiekiu, prostatos tūriu – tai leidžia dar labiau padidinti tyrimo tikslumą. Yra įvertinama reikšmingo vėžio rizika: kokia tikimybė, kad biopsijos metu bus nustatytas vėžys kai Glisono įvertis biopsijos medžiagoje yra 7 ar daugiau balų, taip pat bendra vėžio rizika: kokia tikimybė, kad biopsija bus teigiama.
Tyrimo atsakyme pateikiame ribines vertes, kurios gydytojui kartu su pacientu padeda apsispręsti ar reikalingas invazinis biopsijos tyrimas. Jei nustatoma maža reikšmingo vėžio rizika, invazinių procedūrų galima išvengti arba jas atidėti.
Jei nustatoma didelė reikšmingo vėžio rizika, galima ligą diagnozuoti ankstyvesnėje stadijoje ir veiksmingai ją gydyti.
Diagnolitos biožymenų tyrimo kokybė
Prostatos vėžio diagnostikos testas yra licencijuotas Lietuvoje ir atliekamas modernioje Diagnolitos laboratorijoje laikantis ISO 15189 reikalavimų. Diagnolitos testas pasižymi dideliu specifiškumu lyginant su tradiciškai naudojamu kraujo PSA testu. Mūsų testo veiksmingumas yra įvertintas pagrindinėse Lietuvos klinikose ištyrus daugiau nei tris šimtus vyrų. Atlikti išsamūs moksliniai tyrimai leido įsitikinti testo klinikiniu veiksmingumu bei rezultatų tikslumu – testas atitinka modernias praktikas (angl. state of the art). Visa tai leidžia užtikrinti aukštą tyrimų kokybę ir patikimumą.
Mokslinė informacija. Diagnolitos neinvazinis prostatos vėžio testas.
Pacientų šlapime AT-kPGR metodu nustatomi vėžio RNR biožymenų kiekiai ir, kombinuojant su klinikine informacija, apskaičiuojami vėžio rizikos įverčiai. Testas leidžia prognozuoti vėžio tikimybę ir įvertinti reikšmingo prostatos vėžio riziką.
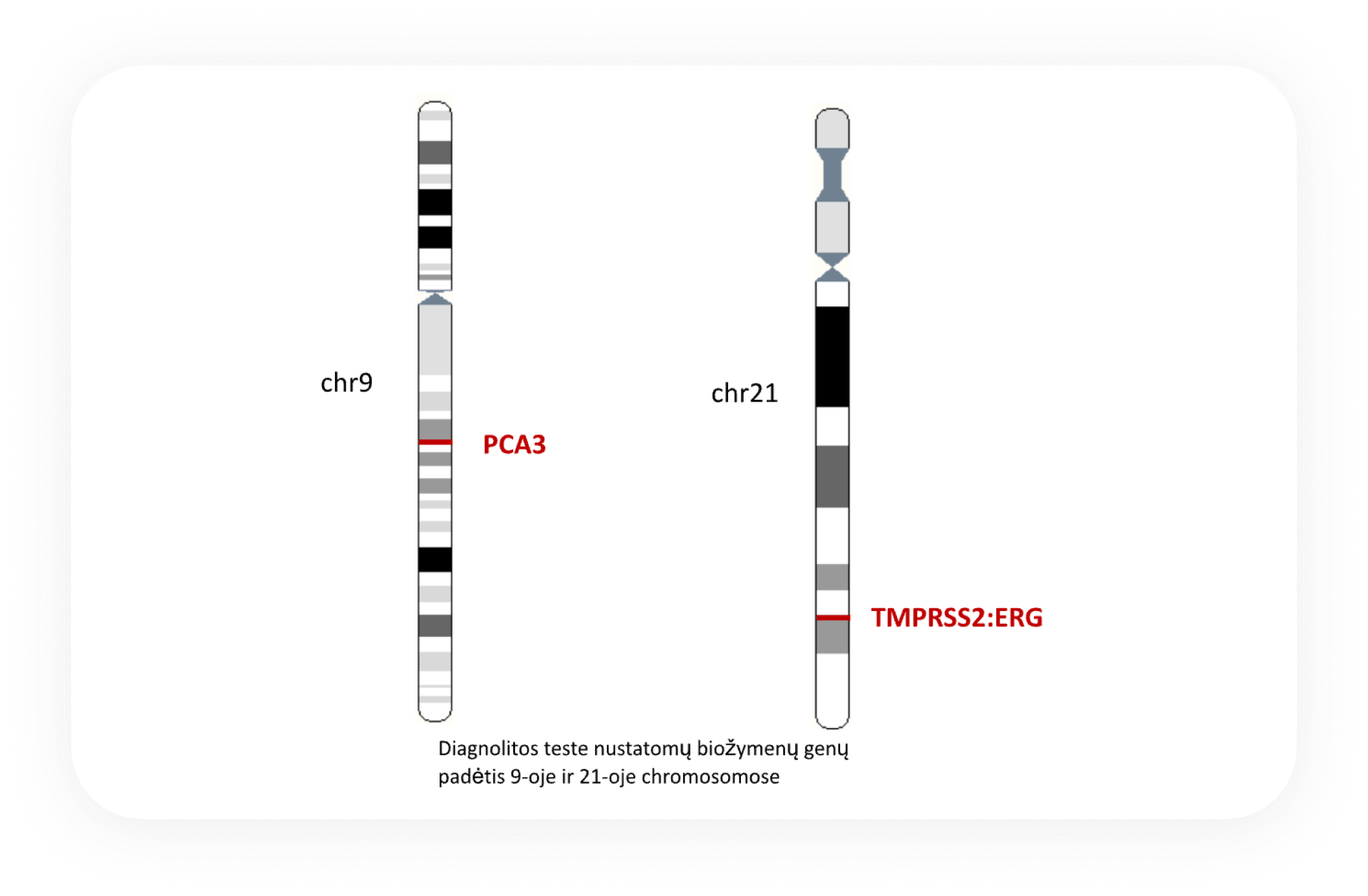
Diagnolitos teste nustatomi biožymenys
PCA3 – prostatos vėžio antigenas 3 (prostate cancer antigen 3), prostatos audiniui būdingos nekoduojančios RNR genas, kurio raiška padidėja 95% vėžio atvejų.
TMPRSS2:ERG (TE) – androgenų reguliuojamo transmembraninės proteazės geno TMPRSS2 ir transkripcijos faktoriaus ERG genų liejinys, būdingas 40-80 % prostatos vėžio atvejų, nustatomas ir HGPIN atveju ir labai retai nustatomas BPH audiniuose. Manoma, kad TE susidaro ankstyvoje prostatos vėžio vystymosi stadijoje.
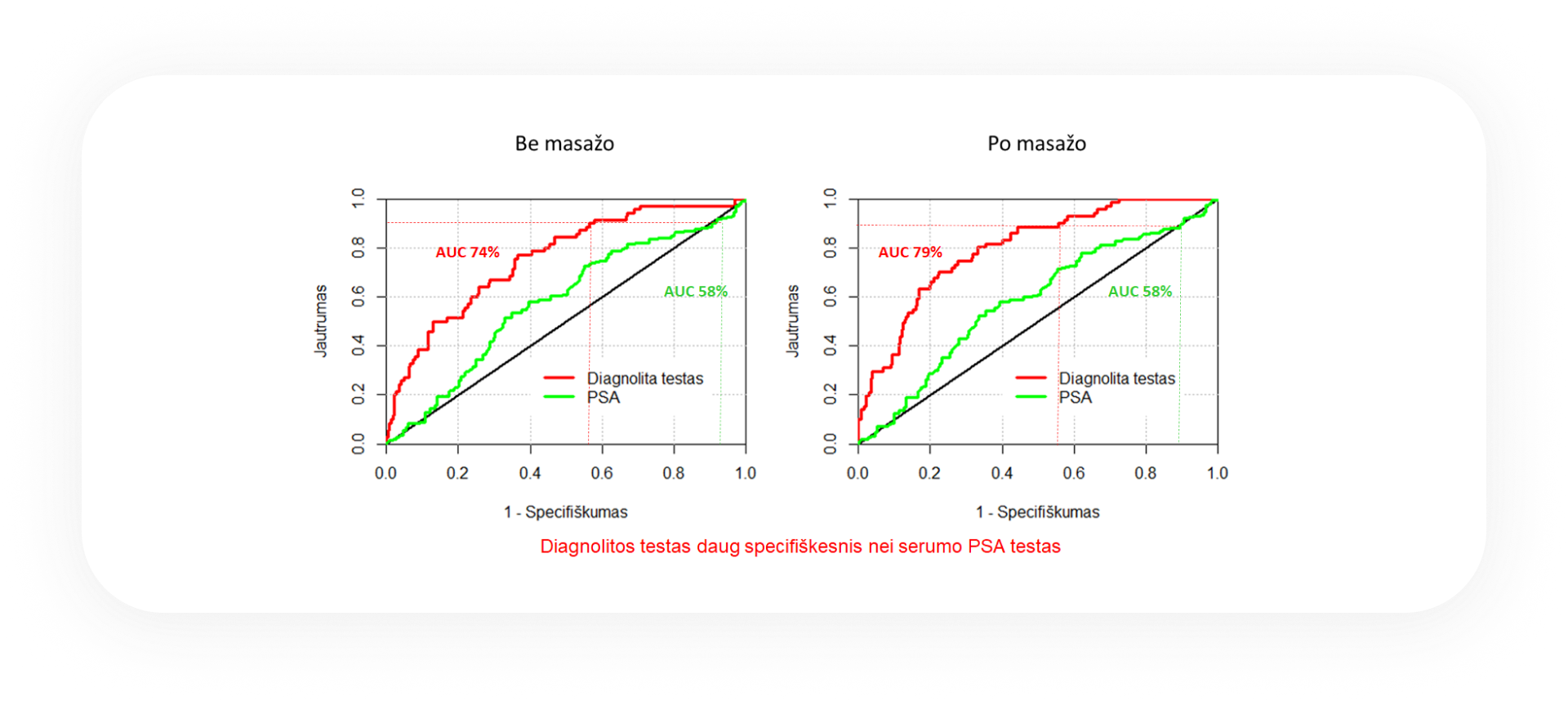
Klinikinio veiksmingumo tyrimo rezultatai
Diagnolitos prostatos vėžio diagnostinio testo klinikinis veiksmingumas įvertintas keturiuose Lietuvos tyrimo centruose ištyrus didelę pacientų grupę.

| Pacientų skaičius (PSA 2-10 ng/ml) | Be prostatos masažo | Su prostatos masažu |
| Bendras ištirtų pacientų skaičius | 295 | 304 |
| Teigiama biopsija | 146 | 153 |
| Neigiama biopsija | 149 | 151 |
Diagnolitos testo tikslumas reikšmingo vėžio rizikos nustatymui, vertinant AUC reikšmes, yra ženkliai didesnis lyginant su serumo PSA testu. Prie pasirinkto 90 % jautrumo Diagnolitos testo specifiškumas yra 41 %, kai PSA testo specifiškumas siekia tik 9 %.
Diagnolitos testo diagnostiniai parametrai reikšmingo vėžio rizikos nustatymui atitinka geriausių analogiškų testų parametrus. Skaičiuojant tik nereikalingas biopsijas, kurios paskiriamos nesergantiems reikšmingu prostatos vėžiu, sutaupymas yra artimas 40%.
| Kas prognozuojama | DRE | AUC | Jautrumas | Specifiškumas | NPV | PPV | Sutaupoma biopsijų |
| Prostatos vėžys (Teigiama biopsija) | NE | 71% | 92% | 32% | 80% | 57% | 20% |
| TAIP | 77% | 90% | 40% | 79% | 60% | 25% | |
| Reikšmingas (Gleason >= 7, ISUP >= 2) prostatos vėžys | NE | 74% | 91% | 38% | 93% | 31% | 31% |
| TAIP | 78% | 89% | 41% | 92% | 32% | 34% |
 Darbo laikas
Darbo laikas 